PENANGANAN SHOCK RESUSITASI JANTUG PARU (RJP) SOP OBAT
EMERGENCY/RESUSITASI
BAB I
PENDAHULUAN
A. Latar Belakang
B-GELS atau dalam bahasa Indonesia dikenal
dengan Pertolongan Pertama Pada Gawat Darurat (PPGD) adalah serangkaian usaha-usaha
pertama yang dapat dilakukan pada kondisi gawat darurat dalam rangka
menyelamatkan pasien dari kematian.
Di luar negeri, PPGD ini sebenarnya sudah banyak
diajarkan pada orang-orang awam atau orang-orang awam khusus, namun sepertinya
hal ini masih sangat jarang diketahui oleh masyarakat Indonesia.
Melalui artikel ini, saya ingin sedikit
memperkenalkan PPGD kepada pembaca sekalian.
Prinsip Utama
Prinsip Utama PPGD adalah menyelamatkan pasien
dari kematian pada kondisi gawat darurat. Kemudian filosofi dalam PPGD adalah
“Time Saving is Life Saving”, dalam artian bahwa seluruh tindakan yang
dilakukan pada saat kondisi gawat darurat haruslah benar-benar efektif dan
efisien, karena pada kondisi tersebut pasien dapat kehilangan nyawa dalam
hitungan menit saja ( henti nafas selama 2-3 menit dapat mengakibatkan
kematian).
Istilah resusitasi atau reanimasi di dalam
kamus-kamus diartikan sebagai menghidupkan kembali atau memberi hidup baru.
Dalam arti luas resusitasi merupakan segala bentuk usaha medis, yang dilakukan
terhadap mereka yang berada dalam keadaan gawat atau kritis, untuk mencegah
kematian. Kematian di dalam klinik diartikan sebagai hilangnya kesadaran dan
semua refleks, disertai berhentinya pernafasan dan peredaran darah yang
ireversibel. Oleh karena itu resusitasi merupakan segala usaha untuk
mengembalikan fungsi sistem pernafasan, peredaran darah dan saraf, yang
terhenti atau terganggu sedemikain rupa sehingga fungsinya dapat berhenti
sewaktu-waktu, agar kembali menjadi normal seperti semula. Karenanya timbullah
istilah “Cardio – Pumonary – Resuscitation” (CPR) yang dalam bahasa Indonesia
menjadi Resusitasi Jantung Paru (RJP)
BAB II
PEMBAHASAN
I. PENANGANAN SHOCK
A. Definisi Shock
Shock adalah keadaan dimana terjadi kegagalan
sirkulasi darah perifer/tepi yang menyeluruh, sehingga aliran darah ke jaringan
perifer tidak memadai untuk menunjang hidup
B. Prosedur
Persiapan
Alat :
1. Tensimete
2. Disposable spuit
3. Kanula vena
4. Infusion set
5. Tabung oksigen beserta regulator dan
flowmeter
6. Nasala prong atau masker beserta slang
7. Ambu bag
C. Macam-Macam Shock
1. Shock hipovolemik
2. Shock kardiogenik
3. Shock vasomotor
4. Shock kombinasi dari ketiganya
D. Sebab-Sebab Shock
1. Shock hipovolemik
a. Perdarahan external yang exesive (banyak)
b. Kehilangan cairan tubuh yang banyak
c. Pengeluaran cairan yang banyak melalui ginjal
d. Kekurangan pemasukan cairan
2. Shock Kardiogenik (volume darah cukup)
a. Kegagalan ventrikuler
b. Gangguan irama jantung
c. Infark miokard
d. Pneumothorak, embolus paru
e. Tamponade jantung
3. Vasodilatasi shock
a. Sepsis (sepsis shock)
b. Intoksikasi obat (anafilaktik shock)
c. Trauma serebral (neurogenik shock)
E. Gejala-Gejala Umum Shock
1. Penurunan kesadaran/gelisah
2. Hipotensi, tekanan sistolik < 90 mmhg
3. Hipotensi perifer, kulit teraba dingin,
lembab, nadi kecil dan cepat
4. Perbedaan tekanan darah pada posisi
terlentang dengan posisi duduk/berdiri lebih dari 10 mmhg
5. Perbedaan frekuensi nadi pada posisi
terlentang dengan posisi duduk >15 x/menit
F. Tingkatan Shock
1. Ringan (kehilangan volume darah <20%)
Tanda klinis: rasa dingin, hipotensi postural,
takikardi, kulit lembab, urine pekat, diuresis kurang, kesadaran masih normal
2. Sedang (kehilangan cairan 20%-40% dari volume
darah total)
Tanda klinis: penurunan kesadaran,
delirium/agitasi, hipotensi, takikardi, nafas cepat dan
dalam, oliguri, asidosis metabolik.
G. Pedoman Awal Penanganan Shock
1. Kenali macam shock dan penyebabnya
2. Lakukan tindakan awal penanganan shock secara
umum dengan segera
3. Koreksi penyebabnya bila memungkinkan
H. tindakan penanganan shock pada umumnya
1. Penderita diterlentangkan dengan kaki
ditinggikan
2. Bebaskan jalan nafas
3. Beri o2 5-6 lter/menit
4. Pasang jalur infus nacl 0,9% atau rl 50
tetes/menit
5. Obat-obatan:
a. adrenalin pada kolaps kardiovaskuler yang
berat diberikan secara SC / IM 0,3-0,5 cc atau 3 cc adrenalin 1 ampuls yang
dilarutkan dalam 9 cc NaCl 0,9%
b. oradexon/kortikosteroid 10-20 mg IV
c. vasopresor, bila cairan saja tak memberikan
hasil yang memadai (dopamine, dobuject/kombinasi)
II. RESUSITASI JANTUG PARU (RJP)
A. Definisi
Resusitasi jantung paru merupakan usaha yang
dilakukan untuk mengembalikan fungsi pernafasan dan atau sirkulasi pada henti
nafas (respiratory arrest) dan atau henti jantung (cardiac arrest) pada orang
dimana fungsi tersebut gagal total oleh suatu sebab yang memungkinkan untuk
hidup normal selanjutnya bila kedua fungsi tersebut bekerja kembali.
B. Pengajaran resusitasi jantung paru (RJP)
dibagi dalam 3 fase, yaitu :
1. Bantuan Hidup Dasar (BDH).
2. Bantuan Hidup Lanjut (BHL).
3. Bantuan Hidup Jangka Lama.
9 langkah dengan menggunakan huruf abjad
Fase I : untuk oksigenasi darurat, terdiri dari
:
1) Airway Control : penguasaan jalan nafas.
2) Breathing Support : ventilasi bantuan dan
oksigen paru darurat.
3) Circulation Support : pengenalan tidak adanya
denyut nadi dan pengadaan sirkulasi
buatan dengan kompresi jantung, penghentian
perdarahan dan posisi untuk syok.
Fase II : untuk memulai sirkulasi spontan
terdiri dari :
4) Drugs and Fluid Intravenous Infusion :
pemberian obat dan cairan tanpa menunggu
hasil EKG.
5) Electrocardioscopy (Cardiography).
6) Fibrillation Treatment : biasanya dengan syok
listrik (defibrilasi).
Fase III : untuk pengelolaan intensif pasca
resusitasi, terdiri dari :
7) Gauging : menetukan dan memberi terapi
penyebab kematian dan menilai sejauh
mana pasien dapat diselamatkan.
8) Human Mentation : SSP diharapkan pulih dengan
tindakan resusitasi otak yang
baru dan
9) Intensive Care : resusitasi jangka panjang.
1. Fase I (Bantuan Hidup Dasar)
Bila terjadi nafas primer, jantung terus dapat
memompa darah selama beberapa menit dan sisa O2 yang berada dalam paru darah
akan terus beredar ke otak dan organ vital lain. Penanganan dini pada korban
dengan henti nafas atau sumbatan jalan nafas dapat mencegah henti jantung. Bila
terjadi henti jantung primer, O2 tidak beredar dan O2 yang tersisa dalam organ
vital akan habis dalam beberapa detik. Henti jantung dapat disertai dengan
fenomena listrik berikut : fibrilasi fentrikular, takhikardia fentrikular,
asistol ventrikular atau disosiasi elektromekanis.
Penilaian tahapan BHD sangat penting. Tindakan
resusitasi meliputi posisi pembukaan jalan nafas buatan dan kompresi dada luar
dilakukan kalau memang betul dibutuhkan. Ini ditentukan penilaian yang tepat.
Setiap langkah ABC RJP dimulai dengan penentuan tidak ada respon, tidak ada
nafas dan tidak ada nadi.
Pada korban yang tiba- tiba kolaps, kesadaran
harus segera ditentukan dengan tindakan goncangan atau teriak yang terdiri dari
menggoncangkan korban dengan lembut dan memanggil keras.
Bila tidak dijumpai tanggapan hendaknya korban
diletakkan dalam posisi terlentang dan ABC BHD hendaknya dilakukan. Sementara
itu mintalah pertolongan dan bila mungkin aktifitaskan sistem pelayanan medis
darurat.
1 . Airway (Jalan Nafas)
Sumbatan jalan nafas oleh lidah yang menutupi
dinding posterior faring adalah merupakan persoalan yang sering timbul pada
pasien yang tidak sadar dengan posisi terlentang. Resusitasi tidak akan
berhasil bila sumbatan tidak diatasi. Tiga cara telah dianjurkan untuk menjaga
agar jalan nafas tetap terbuka yaitu dengan metode ekstensi kepala angkat
leher, metode ekstensi kepala angkat dagu dan metode angkat dagu dorong
mandibula, dimana metode angkat dagu dorong mandibula lebih efektif dalam
membuka jalan nafas atas daripada angkat leher.
Pendorongan mandibula saja tanpa ekstensi kepala
juga merupakan metode paling aman untuk memelihara jalan nafas atas tetap
terbuka, pada pasien dengan dugaan patah tulang leher. Bila korban yang tidak
sadar bernafas spontan dan adekuat dengan tidak ada sianosis, korban sebaiknya
diletakkan dalam posisi mantap untuk mencegah aspirasi. Bila tidak diketahui
atau dicurigai ada trauma kepala dan leher, korban hanya digerakkan atau dipindahkan
bila memang mutlak diperlukan karena gerak yang tidak betul dapat mengakibatkan
paralisis pada korban dengan cedera leher. Disini teknik dorong mandibula tanpa
ekstensi kepala merupakan cara yang paling aman untuk membuka jalan nafas, bila
dengan ini belum berhasil dapat dilakukan sedikit ekstensi kepala.
2. Breathing (Pernafasan)
Setelah jalan nafas terbuka, penolong hendaknya
segera menilai apakah pasien dapat bernafas spontan atau tidak. Ini dapat
dilakukan dengan mendengarkan gerak nafas pada dada korban. Bila pernafasan
spontan tidak timbul kembali diperlukan ventilasi buatan.
Untuk melakukan ventilasi mulut ke mulut
penolong hendaknya mempertahankan kepala dan leher korban dalam salah satu
sikap yang telah disebutkan diatas dan memencet hidung korban dengan satu
tangan atau dua kali ventilasi dalam. Kemudian segera raba denyut nadi karotis
atau femoralis. Bila ia tetap henti nafas tetapi masih mempunyai denyut nadi
diberikan ventilasi yang dalam sebesar 800 ml sampai 1200 ml setiap 5 detik.
Bila denyut nadi karotis tidak teraba, dua kali
ventilasi dalam harus diberikan sesudah tiap 15 kompresi dada pada resusitasi
yang dilakukan oleh seorang penolong dan satu ventilasi dalam sesudah tiap 5
kompresi dada pada yang dilakukan oleh 2 penolong. Tanda ventilasi buatan yang
adekuat adalah dada korban yang terlihat naik turun dengan amplitudo yang cukup
ada udara keluar melalui hidung dan mulut korban selama respirasi sebagai
tambahan selama pemberian ventilasi pada korban, penolong dapat merasakan tahanan
dan pengembangan paru korban ketika diisi.
Pada beberapa pasien ventilasi mulut ke hidung
mungkin lebih efektif daripada fentilasi mulut ke mulut. Ventilasi mulut ke
stoma hendaknya dilakukan pada pasien dengan trakeostomi. Bila ventilasi mulut
ke mulut atau mulut ke hidung tidak berhasil baik walaupun jalan nafas telah
dicoba dibuka, faring korban harus diperiksa untuk melihat apakah ada sekresi
atau benda asing.
Pada tindakan jari menyapu, korban hendaknya
digulingkan pada salah satu sisinya. Sesudah dengan paksa membuka mulut korban
dengan satu tangan memegang lidah dan rahangnya, penolong memasukkan jari
telunjuk dan jari tengah tangan yang lain kedalam satu sisi mulut korban dalam
satu gerakan menyapu. Bila tindakan ini gagal untuk mengeluarkan benda asing,
hendaknya dikerjakan hentakan abdomen atau hentakan dada, sehingga tekanan
udara dalam abdomen meningkat dan akan mendorong benda untuk keluar.
Hentakan dada dilakukan pada korban yang
terlentang, teknik ini sama dengan kompresi dada luar. Urutan yang dianjurkan
adalah:
1. Berikan 6 sampai 10 kali hentakan abdomen.
2. Buka mulut dan lakukan sapuan jari.
3. Reposisi pasien, buka jalan nafas dan coba
beri ventilasi buatan dapat dilakukan
dengan sukses.
Bila sesudah dilakukan gerak tripel (ekstensi
kepala, buka mulut dan dorong mandibula), pembersihan mulut dan faring ternyata
masih ada sumbatan jalan nafas, dapat dicoba pemasangan pipa jalan nafas. Bila
dengan ini belum berhasil perlu dilakukan intubasi trakheal. Bila tidak mungkin
atau tidak dapat dilakukan intubasi trakheal, sebagai alternatifnya adalah
krikotomi atau fungsi membrane krikotiroid dengan jarum berlumen besar (misal
dengan kanula intravena 14 G). Bila masih ada sumbatan di bronkhus maka perlu
tindakan pengeluaran benda asing dari bronkhus atau terapi bronkhospasme dengan
aminophilin atau adrenalin.
4. Circulation (Sirkulasi)
Bantuan ketiga dalam BHD adalah menilai dan
membantu sirkulasi. Tanda- tanda henti jantung adalah:
a. Kesadaran hilang dalam waktu 15 detik setelah
henti jantung.
b. Tak teraba denyut nadi arteri besar
(femoralis dan karotis pada orang dewasa atau brakhialis pada bayi).
c. Henti nafas atau megap- megap.
d. Terlihat seperti mati.
e. Warna kulit pucat sampai kelabu.
f. Pupil dilatasi (45 detik setelah henti jantung)
g. Tidak ada nadi yang teraba pada arteri besar,
pemeriksaan arteri karotis sesering mungkin merupakan tanda utama henti
jantung. Diagnosis henti jantung dapat ditegakkan bila pasien tidak sadar dan
tidak teraba denyut arteri besar. Pemberian ventilasi buatan dan kompresi dada
luar diperlukan pada keadaan sangat gawat.
Korban hendaknya terlentang pada permukaan yang
keras agar kompresi dada luar yang dilakukan efektif. Penolong berlutut di
samping korban dan meletakkan sebelah tangannya diatas tengah pertengahan bawah
sternum korban sepanjang sumbu panjangnya dengan jarak 2 jari dari persambungan
episternum. Tangan penolong yang lain diletakkan diatas tangan pertama, jari-
jari terkunci dengan lurus dan kedua bahu tepat diatas sternum korban, penolong
memberikan tekanan ventrikel ke bawah yang cukup untuk menekan sternum 4 sampai
5 cm.
Setelah kompresi harus ada relaksasi, tetapi
kedua tangan tidak boleh diangkat dari dada korban, dianjurkan lama kompresi
sama dengan lama relaksasi. Bila ada satu penolong, 15 kompresi dada luar (laju
80 sampai 100 kali/ menit) harus diikuti dengan pemberian 2 kali ventilasi
dalam (2 sampai 3 detik). Dalam satu menit harus ada 4 siklus kompresi dan
ventilasi (yaitu minimal 60 kompresi dada dan 8 ventilasi). Jadi 15 kali kompresi
dan 2 ventilasi harus selesai maksimal dalam 15 detik. Bila ada 2 penolong,
kompresi dada diberikan oleh satu penolong dengan laju 80 sampai 100 kali/
menit dan pemberian satu kali ventilasi dalam 1 sampai 1,5 detik oleh penolong
kedua sesudah tiap kompresi kelima. Dalam satu menit minimal harus ada 60
kompresi dada dan 12 ventilasi. Jadi lima kompresi dan satu ventilasi maksimal
dalam 5 detik.
Kompresi dada harus dilakukan secara halus dan
berirama. Bila dilakkan dengan benar, kompresi dada luar dapat menghasilkan
tekanan sistolik lebih dari 100 mmHg, dan tekanan rata- rata 40 mmHg pada
arteri karotis. Kompresi dada tidak boleh terputus lebih dari 7 detik setiap
kalinya, kecuali pada intubasi trakheal, transportasi naik turun tangga dapat
sampai 15 detik. Sesudah 4 daur kompresi dan ventilasi dengan rasio 15 : 2,
lakukan reevaluasi pada pasien. Periksa apakah denyut karotis sudah timbul (5
detik). Bila tidak ada denyut lanjutkan dengan langkah berikut : Periksa
pernafasan 3 sampai 5 detik bila ada, pantau pernafasan dan nadi dengan ketat.
Bila tidak ada lakukan ventilasi buatan 12 kali per menit dan pantau nadi
dengan ketat. Bila RJP dilanjutkan beberapa menit dihentikan, periksa apakah
sudah timbul nadi dan ventilasi spontan begitu seterusnya
2. Fase II (Banuan Hidup Lanjut)
Bantuan hidup lanjut berhubungan dengan teknik
yang ditujukan untuk memperbaiki ventilasi dan oksigenasi korban dan pada
diagnosis serta terapi gangguan irama utama selama henti jantung. Bantuan hidup
dasar memerlukan peralatan khusus dan penggunaan obat. Harus segera dimulai
bila diagnosis henti jantung atau henti nafas dibuat dan harus diteruskan
sampai bantuan hidup lanjut diberikan. Setelah dilakukan ABC RJP dan belum
timbul denyut jantung spontan, maka resusitasi diteruskan dengan langkah DEF.
Drug and Fluid (Obat dan Cairan)
Tanpa menunggu hasil EKG dapat diberikan :
1. Adrenalin : 0,5 – 1,0 mg dosis untuk orang
dewasa, 10 mcg/ kg pada anak- anak.
Cara pemberian : iv, intratrakeal lewat pipa
trakeal (1 ml adrenalin diencerkan dengan 9
ml akuades steril, bukan NaCl, berarti dalam 1
ml mengandung 100 mcg adrenalin). Jika
keduanya tidak mungkin : lakukan intrakardial
(hanya oleh tenaga yang sudah terlatih).
Di ulang tiap 5 menit dengan dosis sama sampai
timbul denyut spontan atau mati jantung.
2. Natrium Bikarbonat : dosis mula 1 mEq/ kg
(bila henti jantung lebih dari 2 menit)
kemudian dapat diulang tiap 10 menit dengan
dosis 0,5 mEq/ kg sampai timbul denyut
jantung spontan atau mati jantung.
Penggunaan natrium bikarbonat tidak lagi
dianjurkan kecuali pada resusitasi yang lama,
yaitu pada korban yang diberi ventilasi buatan
yang lama dan efisien, sebab kalau tidak
asidosis intraseluler justru bertambah dan tidak
berkurang. Penjelasan untuk keanehan ini
bukanlah hal yang baru. CO2 yang tidak
dihasilkan dari pemecahan bikarbonat segera
menyeberangi membran sel jika CO2 tidak diangkut
oleh respirasi.
3. EKG
Meliputi fibrilasi ventrikuler, asistol
ventrikuler dan disosiasi elektro mekanis.
4. Fibrilation Treatment (Terapi Fibrilasi)
Elektroda dipasang disebelah kiri puting susu
kiri disebelah kanan sternum atas, defibrilasi luar arus searah:
100– 300 joule pada dewasa.
100 – 200 joule pada anak.
50– 100 joule pada bayi.
3. Fase III (Bantuan Hidup Jangka Lama Atau
Pengelolaan Pasca
Resusitasi).
Jenis pengelolaan pasien yang diperlukan pasien
yang telah mendapat resusitasi bergantung sepenuhnya kepada resusitasi. Pasien
yang mempunyai defisit neurologis dan tekanan darah terpelihara normal tanpa
aritmia hanya memerlukan pantauan intensif dan observasi terus menerus terhadap
sirkulasi, pernafasan, fungsi otak, ginjal dan hati. Pasien yang mempunyai
kegagalan satu atau lebih dari satu sistem memerlukan bantuan ventilasi atau
sirkulasi, terapi aritmia, dialisis atau resusitasi otak.
Organ yang paling terpengaruh oleh kerusakan
hipoksemik dan iskemik selama henti jantung adalah otak. Satu dari lima orang
yang selamat dari henti jantung mempunyai defisit neurologis. Bila pasien tetap
tidak sadar, hendaknya dilakukan upaya untuk memelihara perfusi dan oksigenasi
otak. Tindakan ini meliputi penggunaan agen vasoaktif untuk memelihara tekanan
darah sistemik yang normal, penggunaan steroid untuk mengurangi sembab otak dan
penggunaan diuretik untuk menurunkan tekanan intracranial. Oksigen tambahan hendaknya
diberikan dan hiperventilasi derajad sedang juga membantu.
4. Keputusan Untuk Mengakhiri Upaya Resusitasi.
Semua tenaga kesehatan dituntut untuk memulai
RJP segera setelah diagnosis henti nafas atau henti jantung dibuat, tetapi
dokter pribadi korban hendaknya lebih dulu diminta nasehatnya sebelum upaya
resusitasi dihentikan. Tidak sadar ada pernafasan spontan dan refleks muntah
dan dilatasi pupil yang menetap selama 15 sampai 30 menit atau lebih merupakan
petunjuk kematian otak kecuali pasien hipotermik atau dibawah efek barbiturat
atau dalam anesthesia umum. Akan tetapi tidak adanya tanggapan jantung terhadap
tindakan resusitasi. Tidak ada aktivitas listrik jantung selama paling sedikit
30 menit walaupun dilakukan upaya RJP dan terapi obat yang optimal menandakan
mati jantung.
Dalam resusitasi darurat, seseorang dinyatakan
mati, jika :
1. Terdapat tanda- tanda mati jantung.
2. Sesudah dimulai resusitasi pasien tetap tidak
sadar, tidak timbul ventilasi spontan
dan refleks muntah serta pupil tetap dilatasi
selama 15 sampai 30 menit atau lebih, kecuali kalau pasien hipotermik atau
dibawah pengaruh barbiturat atau anestesia umum.
Dalam keadaan darurat resusitasi dapat diakhiri
bila ada salah satu dari berikut ini:
1. Telah timbul kembali sirkulasi dan ventilasi
spontan yang efektif.
2. Upaya resusitasi telah diambil alih oleh
orang lain yang lebih bertanggung jawab meneruskan resusitasi (bila tidak ada
dokter).
3. Seorang dokter mengambil alih tanggung jawab
(bila tidak ada dokter sebelumnya).
4. Penolong terlalu capek sehingga tak sanggup
meneruskan resusitasi.
5. Pasien dinyatakan mati
Setelah dimulai resusitasi ternyata diketahui
bahwa pasien berada dalam stadium terminal suatu penyakit yang tidak dapat
disembuhkan atau hampir dapat dipastikan bahwa fungsi serebral tak akan pulih
(yaitu sesudah setengah atau satu jam terbukti tidak ada nadi pada normotermia
tanpa RJP).
C. RJP Pada Anak
1. Letakkan penderita pada posisi terlentang di
atas alas yang keras
2. Tiup nafas dua kali (tanpa alat atau dengan
alat)
3. Pijat jantung dengan menggunakan satu tangan
dengan bertumpu pada telapak tangan di atas tulang dada, di tengah sternum.
4. Penekanan tulang dada dilakukan sampai turun
± 3-4 cm dengan frekuensi 100 kali/menit.
D. RJP Pada Bayi
1. Letakkan penderita pada posisi terlentang di
atas alas yang keras
2. Tiup nafas 2 kali
3. Untuk pijat jantung gunakan penekanan dua
atau tiga jari. Bisa menggunakan ibu jari tangan kanan dan kiri menekan dada
dengan kedua tangan melingkari punggung dan dada bayi. Bisa juga dengan
menggunakan jari telunjuk, jari tengah dan atau jari manis langsung menekan
dada.
4. Tekan tulang dada sampai turun kira-kira
sepertiga diameter anterio
E. Gambar – Gambar Tindakan RJP
1. Tanda-tanda tersebut adalah tanda-tanda
kemungkinan terjadinya cedera pada tulang
belakang bagian leher (cervical), cedera pada
bagian ini sangat berbahaya karena disini
tedapat syaraf-syaraf yg mengatur fungsi vital
manusia (bernapas, denyut jantung)
a. Jika tidak ada tanda-tanda tersebut maka
lakukanlah Head Tilt and Chin Lift.
Chin lift dilakukan dengan cara menggunakan dua
jari lalu mengangkat tulang dagu (bagian dagu yang keras) ke atas. Ini disertai
dengan melakukan Head tilt yaitu menahan kepala dan mempertahankan posisi
seperti figure berikut. Ini dilakukan untuk membebaskan jalan napas korban.
b. Jika ada tanda-tanda tersebut, maka
beralihlah ke bagian atas pasien, jepit kepala pasien dengan paha, usahakan
agar kepalanya tidak bergerak-gerak lagi (imobilisasi) dan lakukanlah Jaw
Thrust
Gerakan ini dilakukan untuk menghindari adanya
cedera lebih lanjut pada tulang belakang bagian leher pasien.
2. Sambil melakukan a atau b di atas, lakukan
lah pemeriksaan kondisi Airway (jalan napas) dan Breathing (Pernapasan) pasien.
Metode pengecekan menggunakan metode Look, Listen, and Feel
Look : Lihat apakah ada gerakan dada (gerakan
bernapas), apakah gerakan tersebut simetris ?
Listen : Dengarkan apakah ada suara nafas
normal, dan apakah ada suara nafas tambahan yang
abnormal (bisa timbul karena ada hambatan sebagian)
3. Jenis-jenis suara nafas tambahan karena
hambatan sebagian jalan nafas :
a. Snoring : suara seperti ngorok, kondisi ini
menandakan adanya kebuntuan jalan napas
bagian atas oleh benda padat, jika terdengar
suara ini maka lakukanlah pengecekan
langsung dengan cara cross-finger untuk membuka
mulut (menggunakan 2 jari, yaitu ibu jari dan jari telunjuk tangan yang
digunakan untuk chin lift tadi, ibu jari mendorong rahang atas ke atas,
telunjuk menekan rahang bawah ke bawah). Lihatlah apakah ada benda yang
menyangkut di tenggorokan korban (eg: gigi palsu dll). Pindahkan benda tersebut
b. Gargling : suara seperti berkumur, kondisi
ini terjadi karena ada kebuntuan yang disebabkan oleh cairan (eg: darah), maka
lakukanlah cross-finger(seperti di atas), lalu lakukanlah finger-sweep (sesuai
namanya, menggunakan 2 jari yang sudah dibalut dengan kain untuk “menyapu”
rongga mulut dari cairan-cairan)
Crowing : suara dengan nada tinggi, biasanya
disebakan karena pembengkakan (edema) pada trakea, untuk pertolongan pertama
tetap lakukan maneuver head tilt and chin lift atau jaw thrust saja
4. Jika suara napas tidak terdengar karena ada
hambatan total pada jalan napas, maka dapat dilakukan :
a. Back Blow sebanyak 5 kali, yaitu dengan
memukul menggunakan telapak tangan daerah diantara tulang scapula di punggung
b. Heimlich Maneuver, dengan cara memposisikan
diri seperti gambar, lalu menarik tangan ke arah belakang atas.
c. Chest Thrust, dilakukan pada ibu hamil, bayi
atau obesitas dengan cara memposisikan diri seperti gambar lalu mendorong
tangan kearah dalam atas.
Feel : Rasakan dengan pipi pemeriksa apakah ada
hawa napas dari korban ?
5. Jika ternyata pasien masih bernafas, maka
hitunglah berapa frekuensi pernapasan pasien itu dalam 1 menit (Pernapasan
normal adalah 12 -20 kali permenit)
6. Jika frekuensi nafas normal, pantau terus
kondisi pasien dengan tetap melakukan Look Listen and Feel
7. Jika frekuensi nafas < 12-20 kali
permenit, berikan nafas bantuan (detail tentang nafas bantuan dibawah)
8. Jika pasien mengalami henti nafas berikan
nafas buatan (detail tentang nafas buatan dibawah)
9. Setelah diberikan nafas buatan maka
lakukanlah pengecekan nadi carotis yang terletak di leher (ceklah dengan 2
jari, letakkan jari di tonjolan di tengah tenggorokan, lalu gerakkan lah jari
ke samping, sampai terhambat oleh otot leher (sternocleidomastoideus),
rasakanlah denyut nadi carotis selama 10 detik.
10. Jika tidak ada denyut nadi maka lakukanlah
Pijat Jantung(figure D dan E , figure F pada bayi), diikuti dengan nafas buatan(figure
A,B dan C),ulang sampai 6 kali siklus pijat jantung-napas buatan, yang diakhiri
dengan pijat jantung
11. Cek lagi nadi karotis (dengan metode seperti
diatas) selama 10 detik, jika teraba lakukan Look Listen and Feel (kembali ke
poin 11) lagi. jika tidak teraba ulangi poin nomer 17.
12. Pijat jantung dan nafas buatan dihentikan
jika
a. Penolong kelelahan dan sudah tidak kuat lagi
b. Pasien sudah menunjukkan tanda-tanda kematian
(kaku mayat)
c. Bantuan sudah dating
d. Teraba denyut nadi karotis
13. Setelah berhasil mengamankan kondisi diatas
periksalah tanda-tanda shock pada pasien :
a. Denyut nadi >100 kali per menit
b. Telapak tangan basah dingin dan pucat
c. Capilarry Refill Time > 2 detik ( CRT
dapat diperiksa dengan cara menekan ujung kuku pasien dg kuku pemeriksa selama
5 detik, lalu lepaskan, cek berapa lama waktu yg dibutuhkan agar warna ujung
kuku merah lagi)
14. Jika pasien shock, lakukan Shock Position
pada pasien, yaitu dengan mengangkat kaki
pasien setinggi 45 derajat dengan harapan sirkulasi
darah akan lebih banyak ke jantung
15. Pertahankan posisi shock sampai bantuan
datang atau tanda-tanda shock menghilang
16. Jika ada pendarahan pada pasien, coba lah
hentikan perdarahan dengan cara menekan atau
membebat luka (membebat jangan terlalu erat
karena dapat mengakibatkan jaringan yg
dibebat mati)
17. Setelah kondisi pasien stabil, tetap monitor
selalu kondisi pasien dengan Look Listen and
Feel, karena pasien sewaktu-waktu dapat memburuk
secara tiba-tiba.
F. Tindak Lanjutan RJP
1. Nafas Bantuan
Nafas Bantuan adalah nafas yang diberikan kepada
pasien untuk menormalkan frekuensi nafas pasien yang di bawah normal. Misal
frekuensi napas : 6 kali per menit, maka harus diberi nafas bantuan di sela
setiap nafas spontan dia sehingga total nafas permenitnya menjadi normal (12
kali).
Prosedurnya :
a. Posisikan diri di samping pasien
b. Jangan lakukan pernapasan mouth to mouth
langsung, tapi gunakan lah kain sebagai
pembatas antara mulut anda dan pasien untuk
mencegah penularan penyakit2
c. Sambil tetap melakukan chin lift, gunakan
tangan yg tadi digunakan untuk head tilt untuk
menutup hidung pasien (agar udara yg diberikan
tidak terbuang lewat hidung).
d. Mata memperhatikan dada pasien
e. Tutupilah seluruh mulut korban dengan mulut
penolong
f. Hembuskanlah nafas satu kali ( tanda jika
nafas yg diberikan masuk adalah dada pasien
Mengembang)
g. Lepaskan penutup hidung dan jauhkan mulut
sesaat untuk membiarkan pasien
menghembuskan nafas keluar (ekspirasi)
h. Lakukan lagi pemberian nafas sesuai dengan
perhitungan agar nafas kembali normal
2. Pijat Jantung
Pijat jantung adalah usaha untuk “memaksa”
jantung memompakan darah ke seluruh tubuh, pijat jantung dilakukan pada korban
dengan nadi karotis yang tidak teraba. Pijat jantung biasanya dipasangkan
dengan nafas buatan (seperti dijelaskan pada algortima di atas)
Prosedur pijat jantung :
a. Posisikan diri di samping pasien
b. Posisikan tangan di center of the chest (
tepat ditengah-tengah dada)
c. Posisikan tangan tegak lurus korban
d. Tekanlah dada korban menggunakan tenaga yang
diperoleh dari sendi panggul (hip joint)
e. Tekanlah dada kira-kira sedalam 4-5 cm
f. Setelah menekan, tarik sedikit tangan ke atas
agar posisi dada kembali normal (seperti gambar kanan atas)
g. Satu set pijat jantung dilakukan sejumlah 30
kali tekanan, untuk memudahkan menghitung
dapat dihitung dengan cara menghitung sebagai
berikut :
1) Satu Dua Tiga EmpatSATU
2) Satu Dua Tiga Empat DUA
3) Satu Dua Tiga Empat TIGA
4) Satu Dua Tiga Empat EMPAT
5) Satu Dua Tiga Empat LIMA
6) Satu Dua Tiga Empat ENAM
h. Prinsip pijat jantung adalah :
1) Push deep
2) Push hard
3) Push fast
4) Maximum recoil (berikan waktu jantung
relaksasi)
5) Minimum interruption (pada saat melakukan
prosedur ini penolong tidak boleh diinterupsi)
III. SOP OBAT EMERGENCY/RESUSITASI
A. Pengertian
1. koreksi hipoksia
2. mempertahankan sirkulasi spontan pada kondisi
tekanan darah (TD) yang adekuat
membantu optimalisasi fungsi jantung
3. menghilangkan nyeri
4. koreksi asidosis
5. mengatasi gagal jantung kongestif
B. Obat-Obat Resusitasi Jantung-Paru Dan
Obat-Obat Perbaikan Sirkulasi
1. Oksigen
2. meningkatkan TD : epinefrin/adrenalin,
vasopresin, dopamine
3. meningkatkan denyut jantung/nadi (HR : Heart
Rate) : atropine
4. menurunkan/mengatasi aritmia ventrikel : amiodaron,
lidokain/lignokain, prokainamid, magnesium sulfat
5. menurunkan/mengatasi aritmia supraventrikel :
adenosin, diltiazem, amiodaron
6. obat-obat untuk IMA : morfin, nitrogliserin,
aspirin, fibrinoli
7. Lain-lain
C. Obat Resusitasi Jantung-Paru (Rjp)
1. Epinefrin/adrenalin.
2. Amiodaron.
3. Lidokain.
4. Atropin.
D. Obat Perbaikan Sirkulasi
1. Dopamin
2. Dobutamin
3. Noradrenalin
E. Lain-Lain
1. Furosemid
2. Morfin
3. Nitrogliserin
4. Digoksin
5. Aminofilin
BAB III
PENUTUP
A. Kesimpulan
Shock adalah keadaan dimana terjadi kegagalan
sirkulasi darah perifer/tepi yang menyeluruh, sehingga aliran darah ke jaringan
perifer tidak memadai untuk menunjang hidup
Resusitasi mengandung arti harfiah “Menghidupkan
kembali” tentunya dimaksudkan usaha-usaha yang dapat dilakukan untuk mencegah
suatu episode henti jantung berlanjut menjadi kematian biologis. Resusitasi
jantung paru terdiri atas 2 komponen utama yakni : bantuan hidup dasar / BHD
dan Bantuan hidup lanjut / BHL Usaha Bantuan Hidup Dasar bertujuan dengan cepat
mempertahankan pasok oksigen ke otak, jantung dan alat-alat vital lainnya
sambil menunggu pengobatan lanjutan. Bantuan hidup lanjut dengan pemberian
obat-obatan untuk memperpanjang hidup Resusitasi dilakukan pada : infark
jantung “kecil” yang mengakibatkan “kematian listrik”, serangan Adams-Stokes,
Hipoksia akut, keracunan dan kelebihan dosis obat-obatan, sengatan listrik,
refleks vagal, serta kecelakaan lain yang masih memberikan peluang untuk hidup.
Resusitasi tidak dilakukan pada : kematian normal stadium terminal suatu yang
tak dapat disembuhkan.
Penanganan dan tindakan cepat pada resusitasi
jantung paru khususnya pada kegawatan kardiovaskuler amat penting untuk
menyelematkan hidup, untuk itu perlu pengetahuan RJP yang tepat dan benar dalam
pelaksanaannya.
DAFTAR PUSTAKA
· Editor Lyli Ismudiat R, Balai Penerbit FKUI,
Jakarta, hal : 106, 1998.
· Sunatrio DR, Resusitasi Jantung Paru, Editor
Muchtaruddin Mansyur, IDI, Jakarta,
hal : 193.
· Siahaan O, Resusitasi Jantung Paru Otak,
Cermin Dunia Kedokteran, Edisi Khusus, No.
80, hal : 137-129, 1992.
· Emergency Medicine Illustrated, Editor
Tsuyoshi Sugimoto, Takeda Chemical
Industries, 1985.
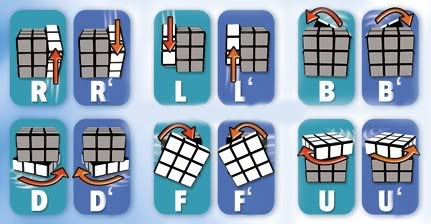
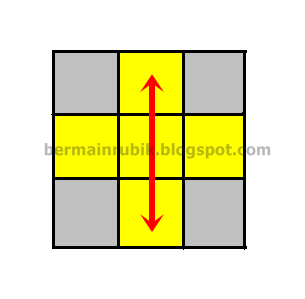
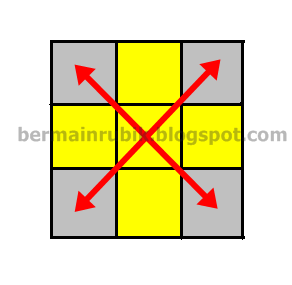
 Anda pernah tau benda yang bernama rubik? Kalau belum tau anda pasti pernah
melihatnya tapi tidak tau namanya. nah, gambar di samping ini adalah gambar
RUBIK kubus yang bisa diputar-putar unruk menyamakan warna disekitarnya. lah
ada beberapa cara di sini untuk memainkan rubik agar warnanya sama semua. di
blog ini, memuat bagaimana memainkan rubik dengan cara menggunakan rumus.
memberikan cara bermain rubik yang praktis dan benar disertai gambar. pertama
perkenalkan dulu nama saya Tiara Hayu Budhi Ningtyas, biasa dipanggil Tiara
hehehe...
Anda pernah tau benda yang bernama rubik? Kalau belum tau anda pasti pernah
melihatnya tapi tidak tau namanya. nah, gambar di samping ini adalah gambar
RUBIK kubus yang bisa diputar-putar unruk menyamakan warna disekitarnya. lah
ada beberapa cara di sini untuk memainkan rubik agar warnanya sama semua. di
blog ini, memuat bagaimana memainkan rubik dengan cara menggunakan rumus.
memberikan cara bermain rubik yang praktis dan benar disertai gambar. pertama
perkenalkan dulu nama saya Tiara Hayu Budhi Ningtyas, biasa dipanggil Tiara
hehehe...